Клиника сердца. Где лечить сердечно-сосудистые заболевания? Сердечный болезнь клиника лечение
Под ИБС (в расшифровке определение — ишемическая болезнь сердца) группируется комплекс заболеваний. Для них характерно нестабильное кровообращение в артериях, обеспечивающих миокард.
Ишемия – недостаточное кровоснабжение – обусловлена сужением коронарных сосудов. Патогенез формируется под воздействием внешних и внутренних факторов.
ИБС приводит к смерти и инвалидизации людей трудоспособного возраста по всему миру. Эксперты ВОЗ подсчитали, что заболевание становится причиной ежегодной гибели более 7 млн. человек. К 2020 г. смертность может возрасти вдвое. Наибольшее распространение оно находит среди мужчин 40 — 62 лет.
Совокупность рассмотренных ниже процессов повышает риск заболеваемости.
Основные причинные факторы:
- Атеросклероз . Протекающий в хронической форме недуг, поражает артерии, которые подходят к сердечной мышце. Сосудистые стенки уплотняются и лишаются эластичности. Бляшки, сформированные смесью жиров и кальцием, сужают просвет, ухудшение кровоснабжения сердца прогрессирует.
- Спазм коронарных сосудов . Недуг обусловлен или формируется без него (под действием внешних негативных факторов, например, стресса). Спазм меняет активность артерий.
- Гипертоническая болезнь – сердце вынуждено бороться с высоким давлением в аорте, что нарушает его кровообращение и вызывает стенокардию и инфаркт.
- Тромбоз/тромбоэмболия . В артерии (коронарной) в результате распада атеросклеротической бляшки формируется тромб. Велик риск закупорки сосуда тромбом, который образовался в другой части кровеносной системы и попал в сюда с кровотоком.
- или .
Атеросклероз — основная причина развития ИБС.
К факторам риска принято относить:
- наследственный фактор – заболевание передается от родителей к детям;
- стабильно повышенный «плохой» холестерин, вызывающий накопление ЛПВП – липопротеида высокой плотности;
- табакокурение;
- ожирение любой степени, нарушения жирового обмена;
- гипертензия артериальная – высокий уровень давления;
- диабет (метаболический синдром) – болезнь, вызванная нарушением выработки гормона поджелудочной железы – инсулина, что ведет к сбоям углеводного обмена;
- лишенный физической активности образ жизни;
- частые психоэмоциональные расстройства, особенности характера и личности;
- приверженность к нездоровому жирному питанию;
- возраст – риски усиливаются после 40 лет;
- половая принадлежность – мужчины страдают от ИБС чаще женщин.
Классификация: формы ишемической болезни сердца
ИБС подразделяется на несколько форм. Принято выделять острые и хронические состояния.

Кардиологи манипулируют таким понятием, как острый коронарный синдром. Он объединяет некоторые формы ИБС: инфаркт миокарда, стенокардию и пр. Иногда сюда относят внезапную коронарную смерть.
Чем опасно, осложнения, последствия
Ишемическая болезнь сердца говорит о наличии изменений миокарда, что приводит к формированию прогрессирующей недостаточности. Сократительная способность слабеет, сердце не обеспечивает организм требуемым количеством крови. Люди с ИБС быстро утомляются и испытывают постоянную слабость . Отсутствие лечения повышает риск летального исхода.
Клиника заболевания
Проявления могут всплывать комплексно или отдельно, зависит от формы болезни. Наблюдается четкая взаимосвязь между развитием болевых ощущений, локализованных в области сердца , и физической нагрузкой. Имеет место быть стереотипность их возникновения — после обильной пищи, при неблагоприятных метеоусловиях.
 Описание жалоб на боль:
Описание жалоб на боль:
- характер – давящий либо сжимающий, пациент чувствует нехватку воздуха и чувство нарастающей тяжести в груди;
- локализация – в предсердечной зоне (по левому краю грудины);
- негативные ощущения могут распространяться по левому плечу, руке, лопаткам или в обе руки, в левую предлопаточную зону, в шейный отдел, челюсть;
- болевые приступы длятся не более десяти минут, после приема нитратов они стихают в течение пяти минут.
Более подробно о , в том числе о различиях признаков у мужчин и женщин и группах риска, мы рассказывали в отдельной статье.
Если пациент не обращается за лечением и заболевание протекает длительное время, картина дополняется развитием отечности на ногах. Больной страдает выраженной одышкой, которая заставляет его принять сидячее положение.
Специалист, который способен помочь при развитии всех рассмотренных состояний, – это кардиолог. Своевременно обращение к медикам может сохранить жизнь.
Методы диагностики
Диагностика при ИБС базируется на следующих обследованиях:

Для уточнения диагноза и исключения развития других заболеваний реализуется ряд дополнительных исследований.
По плану пациент получает комплекс нагрузочных проб (физических, радиоизотопных, фармакологических), проходит обследования по рентгенконтрастному методу, компьютерную томографию сердца, электрофизиологическое исследование, допплерографию.
Как и чем лечить
Тактика комплексной терапии ИБС вырабатывается с опорой на состояние пациента и точный диагноз.
Терапия без медикаментов
Принципы лечения ИБС:
- ежедневные кардиотренировки в динамике (плавание, ходьба, гимнастика), степень и длительность нагрузки определяет кардиолог;
- эмоциональный покой;
- формирование здорового рациона (запрет на соленое, жирное).
Фармакологическая поддержка
В план терапии могут включаться указанные препараты:

- антагонисты кальция – эффективны при наличии противопоказаний к бета-блокаторам и применяются при низкой результативности терапии с их участием.
- бета-адреноблокаторы – снимают боль, улучшают ритм, расширяют сосуды.
- нитраты – купируют приступы стенокардии.
- Антиагреганты – фармакологические препараты, снижающие свертываемость крови.
- Ингибиторы АПФ – препараты комплексного действия для снижения давления.
- Гипохолестеринемические медикаменты (фибраторы, статины) – устраняют вредный холестерин.
Антиишемические – сокращают потребность миокарда в кислороде:
В качестве дополнительной поддержки и по показаниям в план терапии могут входить:
- диуретики – мочегонные средства, позволяющие снять отеки у пациентов с ИБС.
- антиаритмики – поддерживают здоровый ритм.
Узнайте больше о из отдельной публикации.
Операции
Урегулирование кровоснабжения миокарда хирургическим путем. К участку ишемии подводится новое сосудистое русло. Вмешательство реализуется при множественных сосудистых поражениях, при низкой эффективности фармакотерапии и в ряде сопутствующих заболеваний.
Коронарная ангиопластика . При этом хирургическом лечении ИБС в пораженный сосуд внедряется специальный стент, который удерживает просвет в норме. Кровоток сердца восстанавливается.
Прогноз и профилактика
Кардиологи отмечают, что ИБС имеет неблагоприятный прогноз . Если пациент соблюдает все назначения, течение заболевания становится не таким тяжелым, но оно не исчезает полностью. Среди профилактических мер эффективно ведение здорового образа жизни (правильное питание, отсутствие вредных привычек, физическая активность).
Всем лицам, которые предрасположены к развитию недуга, рекомендовано регулярно посещать кардиолога. Это позволит сохранить полноценное качество жизни и улучшит прогноз.
Полезное видео о том, что это за диагноз — «ишемическая болезнь сердца», рассказаны все подробности о причинах, симптомах и лечении ИБС:
Из этой статьи вы узнаете: какие бывают болезни сердца (врожденные и приобретенные). Их причины, симптомы и методы лечения (медикаментозные и хирургические).
Дата публикации статьи: 02.03.2017
Дата обновления статьи: 29.05.2019
Сердечно-сосудистые заболевания – одна из основных причин смерти. Российская статистика говорит о том, что около 55 % всех умерших граждан пострадали именно от болезней этой группы.
Поэтому знать признаки кардиологических патологий важно для каждого, чтобы вовремя выявить заболевание и немедленно начать лечение.
Не менее важно и проходить профилактический осмотр у кардиолога не реже раза в 2 года, а с 60 лет – каждый год.
Болезни сердца список имеют обширный, он представлен в содержании. Их намного легче вылечить, если диагностировать на начальной стадии. Некоторые из них лечатся полностью, другие – нет, но в любом случае, если начать терапию на ранней стадии, можно избежать дальнейшего развития патологии, осложнений и уменьшить риск смерти.
Ишемическая болезнь сердца (ИБС)
Это патология, при которой наблюдается недостаточное кровоснабжение миокарда. Причина – атеросклероз или тромбоз коронарных артерий.
Классификация ИБС
Об остром коронарном синдроме стоит поговорить отдельно. Его признак – длительный (более 15 минут) приступ боли в груди. Этот термин не обозначает отдельную болезнь, а используется тогда, когда по симптомам и ЭКГ невозможно отличить инфаркт миокарда от . Пациенту ставят предварительный диагноз «острый коронарный синдром» и незамедлительно начинают тромболитическую терапию, которая нужна при любой острой форме ИБС. Окончательный диагноз ставят после анализа крови на маркеры инфаркта: сердечный тропонин T и сердечный тропонин 1. Если их уровень повышен, у пациента был некроз миокарда.
Симптомы ИБС
Признак стенокардии – приступы жгучей, сдавливающей боли за грудиной. Иногда боль отдает в левую сторону, в различные части тела: лопатку, плечо, руку, шею, челюсть. Реже болевые ощущения локализуются в эпигастрии, поэтому пациенты могут думать, что у них проблемы с желудком, а не с сердцем.
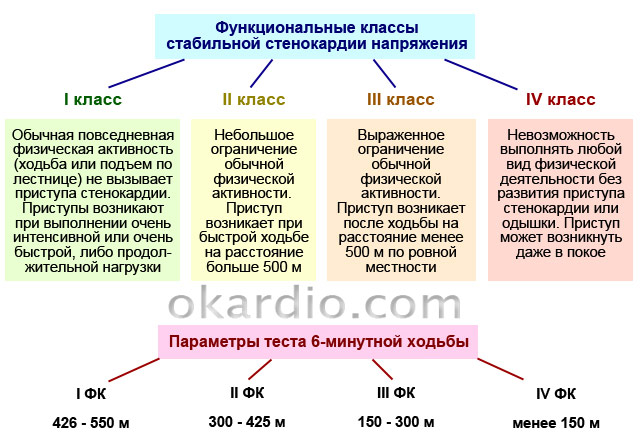
При стабильной стенокардии приступы провоцируются физической активностью. В зависимости от функционального класса стенокардии (далее – ФК), боль может быть вызвана нагрузкой различной интенсивности.
| 1 ФК | Пациент хорошо переносит ежедневные нагрузки, такие как продолжительная ходьба, легкий бег, поднятие по ступенькам и т. д. Приступы боли возникают только во время высокоинтенсивной физической активности: быстрого бега, неоднократного поднятия тяжестей, занятий спортом и т. п. |
|---|---|
| 2 ФК | Приступ может появиться после ходьбы далее чем на 0,5 км (7–8 минут без остановки) или подъема по ступенькам выше чем на 2 этаж. |
| 3 ФК | Физическая активность человека значительно ограничена: спровоцировать приступ может ходьба пешком на 100–500 м или поднятие на 2 этаж. |
| 4 ФК | Приступы провоцирует даже малейшая физическая активность: ходьба менее чем на 100 м (например, передвижение по дому). |
Нестабильная стенокардия отличается от стабильной тем, что приступы становятся более частыми, начинают появляться в состоянии покоя, могут длиться дольше – 10–30 минут.
Кардиосклероз проявляется болями в груди, одышкой, утомляемостью, отеками, нарушениями ритма.
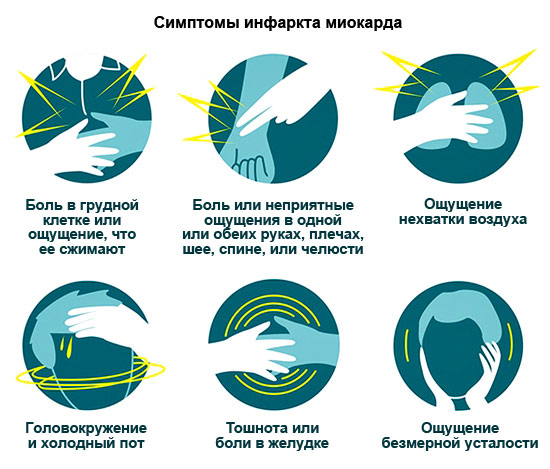
Согласно статистике, около 30 % больных умирают от этой болезни сердца в течение суток, так и не обратившись к врачу. Поэтому внимательно изучите все признаки ИМ, чтобы вовремя вызвать скорую.
Симптомы ИМ
| Форма | Признаки |
|---|---|
| Ангинозная – самая типичная | Давящая, жгучая боль в груди, иногда отдающая в левое плечо, руку, лопатку, левую часть лица.
Боль длится от 15 минут (иногда даже сутки). Не снимается Нитроглицерином. Анальгетики только на время ее ослабляют. Другие симптомы: одышка, аритмии. |
| Астматическая | Развивается приступ сердечной астмы, вызванный острой недостаточностью левого желудочка.
Основные признаки: ощущение удушья, нехватки воздуха, паника. Дополнительные: синюшность слизистых оболочек и кожи, ускоренное сердцебиение. |
| Аритмическая | Высокая ЧСС, пониженное давление, головокружение, возможен обморок. |
| Абдоминальная | Боль вверху живота, которая отдает в лопатки, тошнота, рвота. Часто даже врачи сначала путают с заболеваниями ЖКТ. |
| Цереброваскулярная | Головокружение или обморок, рвота, онемение руки или ноги. По клинической картине такой ИМ похож на ишемический инсульт. |
| Малосимптомная | Интенсивность и продолжительность болей такая же, как и при обычном . Может быть легкая одышка. Отличительный признак боли – не помогает таблетка Нитроглицерина. |
Лечение ИБС
| Стабильная стенокардия | Снятие приступа – Нитроглицерин.
Долгосрочная терапия: Аспирин, бета-адреноблокаторы, статины, ингибиторы АПФ. |
|---|---|
| Нестабильная стенокардия | Неотложная помощь: вызвать скорую при появлении приступа большей интенсивности, чем обычно, а также дать больному таблетку Аспирина и по таблетке Нитроглицерина каждые 5 минут 3 раза.
В больнице пациенту будут давать антагонисты кальция (Верапамил, Дилтиазем) и Аспирин. Последний нужно будет принимать на постоянной основе. |
| Инфаркт миокарда | Неотложная помощь: немедленный вызов врача, 2 таблетки Аспирина, Нитроглицерин под язык (до 3 таблеток с интервалом в 5 минут).
Врачи по приезде сразу же начнут такое лечение: сделают ингаляцию кислорода, введут раствор морфина, если Нитроглицерин не снял боль, введут Гепарин для разжижения крови. Дальнейшее лечение: устранение болей с помощью внутривенного введения Нитроглицерина или наркотических анальгетиков; препятствие дальнейшему некрозу ткани миокарда с помощью тромболитиков, нитратов и бета-адреноблокаторов; постоянный прием Аспирина. Восстанавливают кровообращение в сердце с помощью таких хирургических операций: коронарная ангиопластика, стентирование, . |
| Кардиосклероз | Пациенту выписывают нитраты, сердечные гликозиды, ингибиторы АПФ или бета-адреноблокаторы, Аспирин, диуретики. |

Хроническая сердечная недостаточность
Это состояние сердца, при котором оно неспособно полноценно перекачивать кровь по организму. Причина – болезни сердца и сосудов (врожденные или приобретенные пороки, ИБС, воспаления, атеросклероз, гипертония и т. д.).

В России от ХСН страдает более 5 млн человек.
Стадии ХСН и их симптомы:
- 1 – начальная. Это легкая недостаточность левого желудочка, не приводящая к нарушениям гемодинамики (кровообращения). Симптомы отсутствуют.
- Стадия 2А. Нарушение кровообращения в одном из кругов (чаще – малом), увеличение левого желудочка. Признаки: одышка и сердцебиение при небольшой физической нагрузке, синюшность слизистых оболочек, сухой кашель, отеки ног.
- Стадия 2Б. Нарушена гемодинамика в обоих кругах. Камеры сердца подвергаются гипертрофии или дилатации. Признаки: одышка в покое, ноющие боли в грудной клетке, синий оттенок слизистых и кожи, аритмии, кашель, сердечная астма, отеки конечностей, живота, увеличение печени.
- 3 стадия. Сильные нарушения кровообращения. Необратимые изменения в сердце, легких, сосудах, почках. Усиливаются все признаки, характерные для стадии 2Б, присоединяются симптомы поражения внутренних органов. Лечение уже неэффективно.

Лечение
В первую очередь необходима терапия основного заболевания.
Также проводится симптоматическое медикаментозное лечение. Пациенту назначают:
- Ингибиторы АПФ, бета-адреноблокаторы или антагонисты альдостерона – для снижения АД и профилактики дальнейшего прогрессирования заболевания сердца.
- Диуретики – для устранения отеков.
- Сердечные гликозиды – для лечения аритмий и улучшения работоспособности миокарда.
Пороки клапанов
Есть две типичные разновидности патологий клапанов: стеноз и недостаточность. При стенозе просвет клапана сужен, что затрудняет перекачивание крови. А при недостаточности клапан, наоборот, не закрывается до конца, что приводит к оттоку крови в обратном направлении.

Чаще такие пороки сердечных клапанов – приобретенные. Появляются на фоне хронических заболеваний (например, ИБС), перенесенных воспалений или неправильного образа жизни.
Больше всего подвержены заболеваниям аортальный и митральный клапаны.
Симптомы и лечение самых распространенных болезней клапанов:
| Название | Симптомы | Лечение |
|---|---|---|
| Аортальный стеноз | На начальной стадии протекает без признаков, поэтому очень важно регулярно проходить профилактическое обследование сердца.
На тяжелой стадии появляются приступы стенокардии, обмороки при физических нагрузках, бледность кожи, пониженное систолическое АД. |
Медикаментозное лечение симптомов ( , возникшей из-за пороков клапанов). Протезирование клапанов. |
| Недостаточность аортального клапана | Усиленное сердцебиение, одышка, сердечная астма (приступы удушья), обмороки, пониженное диастолическое АД. | |
| Митральный стеноз | Одышка, увеличение печени, отеки живота и конечностей, иногда – охриплость голоса, редко (в 10 % случаев) – боли в сердце. | |
| Недостаточность митрального клапана | Одышка, сухой кашель, сердечная астма, отеки ног, болевые ощущения в правом подреберье, ноющая боль в сердце. |
Пролапс митрального клапана

Еще одна распространенная патология – . Встречается у 2,4 % населения. Это врожденный порок, при котором створки клапана «западают» в левое предсердие. В 30 % случаев протекает бессимптомно. У остальных 70 % пациентов врачи отмечают одышку, боли в области сердца, сопровождающиеся тошнотой и ощущением «кома» в горле, аритмии, утомляемость, головокружение, частое повышение температуры до 37,2–37,4.
Лечение может не требоваться, если болезнь протекает без признаков. Если порок сопровождается аритмиями или болями в сердце, назначают симптоматическую терапию. При сильном изменении клапана возможна хирургическая его коррекция. Так как с возрастом заболевание прогрессирует, пациентам нужно обследоваться у кардиолога 1–2 раза в год.
Аномалия Эбштейна

Аномалия Эбштейна – это смещение створок трехстворчатого клапана в правый желудочек. Симптомы: одышка, приступообразная тахикардия, обмороки, набухание вен на шее, увеличение правого предсердия и верхней части правого желудочка.
Лечение при бессимптомном течении не проводят. Если признаки выражены, делают хирургическую коррекцию или трансплантацию клапана.
Врожденные пороки сердца
К врожденным аномалиям строения сердца относятся:
- Дефект межпредсердной перегородки – наличие сообщения между правым и левым предсердиями.
- Дефект межжелудочковой перегородки – патологическое сообщение между правым и левым желудочками.
- Комплекс Эйзенменгера – дефект межжелудочковой перегородки, расположенный высоко, аорта смещена вправо и соединяется одновременно с обоими желудочками (декстропозиция аорты).
- Открытый артериальный проток – сообщение между аортой и легочной артерией, присутствующее в норме на эмбриональной стадии развития, не зарослось.
- Тетрада Фалло – сочетание четырех пороков: дефекта межжелудочковой перегородки, декстропозиции аорты, стеноза легочной артерии и гипертрофии правого желудочка.

Врожденные сердечные пороки – признаки и лечение:
| Название | Симптомы | Лечение |
|---|---|---|
| Дефект межпредсердной перегородки | При небольшом дефекте признаки начинают проявляться в среднем возрасте: после 40 лет. Это одышка, слабость, утомляемость. Со временем развивается хроническая сердечная недостаточность со всеми характерными симптомами. Чем больше размеры дефекта, тем раньше начинают проявляться признаки. | Хирургическое закрытие дефекта. Проводится не всегда. Показания: неэффективность медикаментозного лечения ХСН, отставание в физическом развитии у детей и подростков, повышение АД в легочном круге, артериовенозный сброс. Противопоказания: веноартериальный сброс, недостаточность левого желудочка тяжелой степени. |
| Дефект межжелудочковой перегородки | Если дефект менее 1 см в диаметре (или менее половины диаметра устья аорты), характерна только одышка при физических нагрузках средней интенсивности.
Если дефект больше указанных размеров: одышка при небольшой нагрузке или в покое, боли в сердце, кашель. |
Хирургическое закрытие дефекта. |
| Комплекс Эйзенменгера | Клиническая картина: синюшность кожи, одышка, кровохаркание, признаки ХСН. | Медикаментозное: бета-адреноблокаторы, антагонисты эндотелина. Возможна операция по закрытию дефекта перегородки, коррекции отхождения аорты и протезированию аортального клапана, но пациенты часто умирают во время нее. Средняя продолжительность жизни больного – 30 лет. |
| Тетрада Фалло | Синий оттенок слизистых и кожи, отставание в росте и развитии (и физическом, и интеллектуальном), судороги, пониженное АД, симптомы ХСН.
Средняя продолжительность жизни – 12–15 лет. 50 % больных умирают в возрасте до 3 лет. |
Хирургическое лечение показано всем пациентам без исключения.
В раннем детстве проводят операцию по созданию анастомоза между подключичной и легочной артериями, чтобы улучшить кровообращение в легких. В 3–7 лет можно проводить радикальную операцию: одновременную коррекцию всех 4 аномалий. |
| Открытый артериальный проток | Длительное время протекает без клинических признаков. Со временем появляются одышка и сильное сердцебиение, бледность или синий оттенок кожи, пониженное диастолическое АД. | Хирургическое закрытие порока. Показано всем больным, за исключением тех, у которых отмечается сброс крови справа налево. |
Воспалительные болезни
Классификация:
- Эндокардит – поражает внутреннюю оболочку сердца, клапаны.
- Миокардит – мышечную оболочку.
- Перикардит – околосердечную сумку.
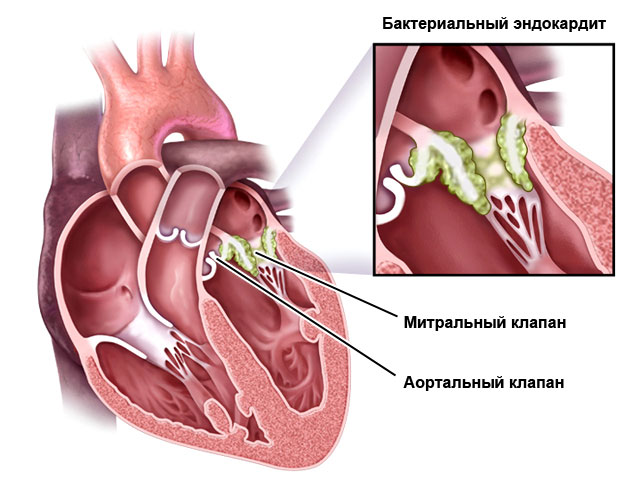
Они могут быть вызваны микроорганизмами (бактериями, вирусами, грибком), аутоиммунными процессами (например, при ревматизме) или токсическими веществами.
Также воспаления сердца могут быть осложнениями других заболеваний:
- туберкулеза (эндокардит, перикардит);
- сифилиса (эндокардит);
- гриппа, ангины (миокардит).
Обратите на это внимание и вовремя обращайтесь к врачам при подозрении на грипп или ангину.
Симптомы и лечение воспалений
| Название | Симптомы | Лечение |
|---|---|---|
| Эндокардит | Высокая температура (38,5–39,5), повышенное потоотделение, стремительно развивающиеся пороки клапанов (выявляются при ЭхоКГ), шумы в сердце, увеличенная печень и селезенка, повышенная ломкость сосудов (можно заметить кровоизлияния под ногтями и в глазах), утолщение кончиков пальцев. | Антибактериальная терапия в течение 4–6 недель, трансплантация клапанов. |
| Миокардит | Может протекать в нескольких вариантах: приступы болей в сердце; симптомы сердечной недостаточности; или с экстрасистолией и суправентрикулярными аритмиями. Поставить точный диагноз можно на основе анализа крови на кардиоспецифические ферменты, тропонины, лейкоциты. | Постельный режим, диета (№ 10 с ограничением соли), антибактериальная и противовоспалительная терапия, симптоматическое лечение сердечной недостаточности или аритмий. |
| Перикардит | Боль в груди, одышка, сильное сердцебиение, слабость, кашель без мокроты, тяжесть в правом подреберье. | Нестероидные противовоспалительные препараты, антибиотики, в тяжелых случаях – субтотальная или тотальная перикардэктомия (удаление части или всей околосердечной сумки). |
Нарушения ритма
Причины: неврозы, ожирение, неправильное питание, шейный остеохондроз, вредные привычки, интоксикация лекарствами, алкоголем или наркотическими веществами, ИБС, кардиомиопатии, сердечная недостаточность, синдромы преждевременного возбуждения желудочков. Последние – это сердечные болезни, при которых между предсердиями и желудочками есть дополнительные пути проведения импульса. Об этих аномалиях вы прочитаете в отдельной таблице.
Характеристика нарушений ритма:
| Название | Описание |
|---|---|
| Синусовая тахикардия | Учащенное сердцебиение (90–180 в минуту) при сохранении нормального ритма и нормальной схемы распространения импульса по сердцу. |
| Фибрилляция предсердий (мерцание) | Неконтролируемые, неритмичные и частые (200–700 в минуту) сокращения предсердий. |
| Трепетание предсердий | Ритмичные сокращения предсердий с частотой около 300 в мин. |
| Фибрилляция желудочков | Хаотичные, частые (200–300 в мин.) и неполные сокращения желудочков. Отсутствие полного сокращения провоцирует острую недостаточность кровообращения и обморок. |
| Трепетание желудочков | Ритмичные сокращения желудочков с частотой 120–240 в мин. |
| Пароксизмальная суправентрикулярная (наджелудочковая) тахикардия | Приступы ритмичного учащенного сердцебиения (100–250 в мин.) |
| Экстрасистолия | Спонтанные сокращения вне ритма. |
| Нарушения проводимости (синоатриальная блокада, межпредсердная блокада, атриовентрикулярная блокада, блокада ножек пучка Гиса) | Замедление ритма всего сердца или отдельных камер. |

Синдромы преждевременного возбуждения желудочков:
| WPW-синдром (синдром Вольфа–Паркинсона–Уайта) | CLC-синдром (Клерка–Леви–Кристеско) |
|---|---|
| Признаки: пароксизмальная (приступообразная) суправентрикулярная или желудочковая тахикардия (у 67 % больных). Сопровождается чувством усиленного сердцебиения, головокружением, иногда – обмороком. | Симптомы: склонность к приступам суправентрикулярной тахикардии. Во время них пациент ощущает сильное биение сердца, может кружиться голова. |
| Причина: наличие пучка Кента – аномального проводящего пути между предсердием и желудочком. | Причина: присутствие пучка Джеймса между предсердием и атриовентрикулярным соединением. |
| Оба заболевания врожденные и довольно редкие. | |
Лечение нарушений ритма
Заключается в терапии основного заболевания, коррекции диеты и образа жизни. Также назначают антиаритмические препараты. Радикальное лечение при тяжелых аритмиях – установка дефибриллятора-кардиовертера, который будет «задавать» ритм сердцу и препятствовать фибрилляции желудочков или предсердий. При нарушениях проводимости возможна электрокардиостимуляция.

Лечение синдромов преждевременного возбуждения желудочков может быть симптоматическим (устранение приступов медикаментами) или радикальным (радиочастотная абляция аномального проводящего пути).
Кардиомиопатии
Это заболевания миокарда, которые вызывают сердечную недостаточность, не связанные с воспалительными процессами или патологиями коронарных артерий.
Наиболее распространены гипертрофическая и . Гипертрофическая характеризуется разрастанием стенок левого желудочка и межжелудочковой перегородки, дилатационная – увеличением полости левого, а иногда и правого желудочков. Первая диагностируется у 0,2 % населения. Встречается у спортсменов и может стать причиной внезапной сердечной смерти. Но в этом случае необходимо проводить тщательную дифференциальную диагностику между гипертрофической кардиомиопатией и непатологическим увеличением сердца у спортсменов.

Вот Вы пошли в клинику. На этом сайте найдите состав врачей, их опыт и кроме того телефон для посещения. Неплохо почитать мнение посетителей, получивших консультацию. Всякий хотел бы чтобы его консультировал научный работник. Обратите внимание на плохие отзывы, чтобы избегнуть неучтенной ситуации. Качество услуг в каждой клинике зависит от качества подготовки врачей и также от уровня приборов, которое установлено в клинике. Не каждое врачебное учреждение может похвалиться последним комплектом аппаратуры отделений. Не лишним рассмореть, есть ли в клинике профессор или другой специалист высочайшего класса.
Последняя неделя акции «Начните год со здоровья!»
По данным Всемирной Организации Здравоохранения из десяти основных причин смертности населения Земли ишемическая болезнь сердца (ИБС) находится на втором месте - это примерно два с половиной миллиона пострадавших в год, а инсульт и другие цереброваскулярные болезни - на 6-м месте и составляет примерно полтора миллиона. Болезнь легче предупредить, чем лечить!
Клиника Святой Екатерины данный раздел посвятила именно болезням сердца. Надеемся, что данная информация будет Вам интересна и полезна, ведь важно для себя понять, что только Вы в силах контролировать ситуацию и состояние своего здоровья! Не оставайтесь безразличными к своим проблемам!
Гипертоническая болезнь (эссенциальная артериальная гипертензия ) - это самое распространенное в мире заболевание. Каждый третий человек в мире является гипертоником. Болезнь характеризуется стойким повышением артериального давления выше уровня 140 на 90 мм рт. ст. и проявляется расстройствами функции головного мозга, сердца, почек и сетчатки глаза.
Инсульт - одно из самых частых и грозных осложнений гипертонической болезни, связано с острым нарушением мозгового кровообращения и нарушением функции головного мозга.
Иоганн Себастьян Бах, Франклин Рузвельт, Вальтер Скотт, Фредерико Феллини, Ленин, Сталин, Андрей Миронов - вот далеко неполный список умерших от инсульта.
Существует заблуждение, что у пожилых людей допустимо незначительное повышение уровня артериального давления. Однако данное мнение неправильное. Даже при повышении давления на 10 мм рт.ст. риск инсульта повышается в 7 раз!
Учитывая высокую распространенность заболевания, мы рекомендуем Вам периодически измерять уровень артериального давления и при его превышении 140/90 мм рт.ст. обратиться на прием к врачу, даже если это происходит бессимптомно. Выявленные гипертоники - это только вершина айсберга, основная часть пациентов - около двух третей - даже не подозревают, что страдают этим грозным недугом.
Существуют индивиды, предрасположенные к развитию артериальной гипертензии. В первую очередь - это лица, употребляющие чрезмерное количество поваренной соли или страдающие ожирением. Также большую роль играет наследственность - даже если один из родителей страдает этим недугом, у детей также имеется высокий шанс заболеть артериальной гипертензией.
Что же делать, если Вы у себя обнаружили артериальное давление 140/90 мм рт.ст. или выше? Во-первых, следует тотчас же сообщить об этом Вашему лечащему врачу или обратиться к нам, в Кардиологическую клинику Святой Екатерины. Также существует несколько несложных рекомендаций, которые помогут снизить артериальное давление:
- Соблюдение DASH-диеты. Ограничение употребления поваренной соли до 5 г в сутки. Ежедневное употребление продуктов, содержащих кальций, магний и микроэлементы (нежирный творог, йогурты, отруби, курага, изюм, бананы, морепродукты). Известно корригирующее действие на артериальное давление некоторых продуктов (тонизирующие напитки) - некрепкий чай розы Каркаде, некрепкий зеленый чай, сок свежеотжатой свеклы или черноплодной рябины. Не злоупотреблять большим количеством жидкости (до 1-1,5 л/сут).
- Адекватные физические нагрузки. Обязателен режим двигательной и тренировочной активности. Допустимы лишь кинетические виды тренировок (без чрезмерных усилий.). Рекомендованная продолжительность тренировки - не менее 30 минут в сутки, не менее 5 дней в неделю. Помните, регулярные физические упражнения снижают артериальное давление в среднем на 3,5/3,2 мм рт.ст.
- Снижение избыточной массы тела. Даже при нормальном весо-ростовом соотношении необходимо помнить о контроле за размером талии, которая в окружности не должна превышать у мужчин 110 см, а у женщин - 88 см. Снижение избыточной массы тела на 5 кг позволяет снизить артериальное давление в среднем на 4,4/3,6 мм рт.ст.
- Систематический контроль артериального давления. Желательно его контролировать утром сразу же после того как Вы проснулись, не вставая с постели (так называемое базальное артериальное давление).
Если Ваш лечащий врач все же рекомендовал антигипертензивную медикаментозную терапию, стоит неукоснительно ее соблюдать, так как современные представления лечения гипертонической болезни подразумевают ежедневный прием лекарственных средств. На сегодняшний день в арсенале врача-кардиолога существует множество безопасных даже в длительном применении лекарственных средств. Лечащий врач постарается подобрать наиболее подходящие Вам медикаментозные препараты, которые эффективно и надежно снизят артериальное давление и воспрепятствуют развитию таких серьезных осложнений, как инсульт или инфаркт миокарда.
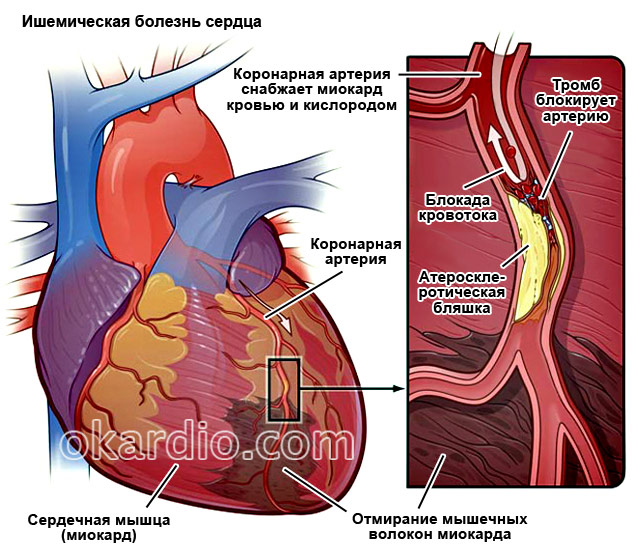
Ишемическая болезнь сердца (ИБС) — хроническое заболевание, обусловленное недостаточностью кровоснабжения сердечной мышцы или, иначе говоря, её ишемий. В подавляющем большинстве (97-98%) случаев, ИБС является следствием атеросклероза артерий сердца, то есть сужения их просвета за счёт так называемых атеросклеротических бляшек, образующихся при атеросклерозе на внутренних стенках артерий.
При этом течение заболевания может быть различным, в связи с чем различают несколько основных клинических форм ИБС. Это — стенокардия, инфаркт миокарда и так называемый постинфарктный кардиосклероз, являющийся прямым последствием перенесённого инфаркта миокарда. Эти формы заболевания встречаются у больных как изолированно, так и в сочетаниях, в том числе и с различными их осложнениями и последствиями. К ним относятся, сердечная недостаточность, то есть снижение насосной функции сердечной мышцы, нарушения сердечного ритма или аритмии, чреватые той же сердечной недостаточностью, а порой и внезапной остановкой сердца, и некоторые другие осложнения.
Этим разнообразием проявлений заболевания и определяется тот широкий диапазон лечебных и профилактических мер, применяемых в лечении ишемической болезни сердца. На сегодняшний день наиболее точным и диагностически ценным методом верификации ИБС является коронарная ангиография . Данная процедура представляет собой рентгенологическое исследование сосудов сердца. Прогноз и трудоспособность пациентов зависят от частоты обострений ишемической болезни сердца, а также от характера и стойкости нарушений функций сердца (и других органов), наступивших в результате осложнений заболевания.
Своевременная диагностика и правильное лечение - это самый верный способ противостоять сердечно-сосудистым заболеваниям. Запасной жизни нет - нужно сохранить эту!
Польско-Американские Клиники Сердца
Компания с ограниченной ответсвенностью с названием Польско-Американские Клиники Сердца была основана в 2000 году опытными кардиологами и кардиохирургами из Польши и Соединённых Штатов. Нашей главной целью является воздвижение современных сетей Польско-Американских Клиник Сердца. В настоящее время Польско-Американские Клиники Сердца имеют 20 отделений в Польше, которые ведут высоко специализированные медицинские услуги в объёме диагноза и лечения сердечно -сосудистых болезней.
Все отделения Польско-Американских Клиник Сердца ведут 24-часовое дежурство для больных с разными видами острого коронарного синдрома, в том острого инфаркта миокарда.
Нашим достижением является понижение смертности в сердечном приступе с 30 по 3% в Польше.
В 2011 году Польско-Американские Клиники основали новый Сердечно-Сосудистый Центр в Польше с гибридной операционной комнатой, где междисциплинарный кардиохирургически-кардиологический коллектив может проводить инновационные операции. Сердечно-Сосудистый Центр специализируется в видеоскопных операционных техниках - минимально инвазионные кардиохирургические операции.
Польско-Американские Клиники Сердца имеют возможность приёма пациентов со всего мира в медицинских учреждениях в Польше, предоставляя широкий спектр медицинских услуг. Нашим пациентам предлагаем тоже специализированный медицинский транспорт скорой помощью в наши Клиники и полную реабилитацию после медицинского лечения в „Курорте Устронь”.
Результаты и эффективность лечения в Польско-Американских Клиниках Сердца (ПАКС):
Выживаемость пациентов через год с момента возникновения острого коронарного синдрома (ОКС) в лечебных учреждениях Польско-Американских Клиник Сердца составляет:
В случае наиболее опасного для больного инфаркта миокарда с подъемом сегмента ST (т.е. фрагмента электрокардиограммы) - 88,9%,
В случае инфаркта миокарда без подъема сегмента ST - 90,6%,
В случае нестабильной стенокардии - 95,7%.
Если сравнить эти данные с европейскими результатами, собранными в реестре ACS-2 - данные Европейской Кардиологической Ассоциации) - в ПАКС они лучше:
Инфаркты миокарда без подъема сегмента ST ПАКС 90,6% по сравнению с 88,9% - европейский показатель
Нестабильная стенокардия ПАКС 95,7% по сравнению с 94,7% - европейский показатель.
3-летняя выживаемость больных ПАКС с острым коронарным синдромом выше, чем в сравнимой группе больных, внесенных в международный реестр GRACE (Global Registry of Acute Coronary Events) примерно на 7%. 87% по данным PAKS по сравнению с 80% - реестр GRACE.
Неповторимые достоинства Польско-американских клиник сердца.
1. Сосредоточение диагностики, кардиологии, кардиохирургии и сосудистой хирургии в одном медицинском центре - комплексность диагностики и лечения сердечно-сосудистых заболеваний в одном центре для клиента!
КОНСУЛЬТАЦИИ И НЕИНВАЗИВНЫЕ ОБСЛЕДОВАНИЯ
- кардиологические, кардиохирургические консультации и в области сосудистой хирургии
- неинвазивные обследования: ЭКГ в покое и после нагрузки, УКГ сердца, Холтер,
- контроль и программирование стимуляторов и кардиовертеров-дефибрилляторов
МЕДИЦИНСКАЯ ВИЗУАЛИЗАЦИЯ
· Компьютерная томография
· Магнитный резонанс
ЛЕЧЕБНЫЕ ПРОЦЕДУРЫ
Дифференциальный диагноз легочного сердца.
Наличие легочного сердца особенно важно установить у пожилых больных, когда высока вероятность наличия склеротических изменений в сердце, особенно если в течение многих лет их беспокоит кашель с отделением мокроты (хронический бронхит) и имеются явные клинические проявления правожелудочковой недостаточности. Определение газового состава крови наиболее информативно при необходимости определить, какой из желудочков (правый или левый) служит первопричиной заболевания сердца, поскольку выраженные артериальная гипоксемия, гиперкапния и ацидоз редко встречаются при недостаточности левого сердца, если только одновременно не развивается отек легких.
Дополнительные подтверждения диагноза легочного сердца дают рентгенографические и ЭКГ-признаки увеличения правого желудочка. Иногда при подозрении на легочное сердце требуется катетеризация правых отделов сердца. В случае проведения этого исследования выявляют, как правило, гипертензию в легочном стволе, нормальное давление в левом предсердии (давление заклинивания легочного ствола) и классические гемодинамические признаки недостаточности правого желудочка.
Увеличение правого желудочка характеризуется наличием сердечного толчка вдоль левой границы грудины и IV сердечного тона, возникающего в гипертрофированном желудочке. О сопутствующей легочной гипертензии предполагают в тех случаях, когда сердечный толчок выявляется во втором левом межреберье возле грудины, выслушивается необычно громкий 2-й компонент II сердечного тона в той же области и иногда при наличии шума недостаточности клапана легочного ствола. При развитии недостаточности правого желудочка этим признакам часто сопутствует дополнительный тон сердца, обусловливающий возникновение ритма галопа правого желудочка. Гидроторакс возникает редко даже после появления явной правожелудочковой недостаточности. Постоянные аритмии, такие как мерцание или трепетание предсердий, также редки, однако преходящие аритмии обычно возникают в случае выраженной гипоксии при появлении дыхательного алкалоза, вызванного механической гипервентиляцией. Диагностическая ценность электрокардиографии при легочном сердце зависит от выраженности изменений в легких и вентиляционных нарушений (табл. 191-3). Это наиболее ценно при сосудистых заболеваниях легких или поражении интерстициальной ткани (особенно в тех случаях, когда они не сопровождаются обострением заболеваний дыхательных путей), или при альвеолярной гиповентиляции в нормальных легких. Напротив, при легочном сердце, развившемся вторично вследствие хронического бронхита и эмфиземы, повышения воздушности легких и эпизодического характера легочной гипертензии и перегрузки правого желудочка, диагностические признаки гипертрофии правого желудочка встречаются редко. И даже если увеличение правого желудочка вследствие хронического бронхита и эмфиземы достаточно выражено, как это случается при обострениях во время инфекции верхних дыхательных путей, ЭКГ-признаки могут быть неубедительными в результате ротации и смещения сердца, увеличения расстояния между электродами и поверхностью сердца, преобладания дилатации над гипертрофией при увеличении сердца. Таким образом, надежный диагноз увеличения правого желудочка можно поставить у 30 % больных с хроническим бронхитом и эмфиземой, у которых при аутопсии выявляется гипертрофия правого желудочка, в то время как такой диагноз можно легко и надежно установить у значительного большинства больных с легочным сердцем, возникшим при патологии легких, отличной от хронического бронхита и эмфиземы. Имея в виду это, более надежными критериями гипертрофии правого желудочка у больного с хроническим бронхитом и эмфиземой представляются следующие: S1Q3-тип, отклонение электрической оси сердца более 110°, S1, S2, S3-тип, соотношение R/S в отведении V6 Таблица 191-3. ЭКГ-признаки хронического легочного сердца
1. Хронические обструктивные заболевания легких (вероятные, но не диагностические признаки увеличения правого желудочка)" а) "P-pulmonale" (в отведениях II, III, aVF) б) отклонение оси сердца вправо более 110° в) R/S соотношение в V6 >>>
Киевский городской центр сердца
Павел Глебов | 21.12.2014
Моя жена – иностранка, пишу по её просьбе обращение:
Всем, кому нужно оперировать сердце – идите в Институт сердца.
У вас в стране есть то, чем можно гордиться и быть уверенным, что всё будет сделано профессионально, плюс отличные условия и оборудование. Более того, по сравнению с западными клиниками ещё и бюджетно. Понятно, что всё познаётся в сравнении, но всё-таки – это операция на сердце, а не аппендицит, и расходные материалы, априори, не могут быть дешёвыми.
Отдельное спасибо Борису Тодурову - современный и умный руководитель, а главное - Кардиохирург с большой буквы
Калиниченко С.А. | 22.07.2014
"Клиника сердца" - кардиоцентр в Екатеринбурге
hclinic.ru/, на котором представлена исчерпывающая информация об их деятельности.Здоровье человека с каждым годом ослабевает, и риск сердечно-сосудистых заболеваний в возрасте после 35 лет постоянно растет. Своевременное обследование сердца позволяет обнаружить возможную патологию, после чего предпринять меры по её нейтрализации.
Кардиология в Екатеринбурге представлена несколькими крупными медицинскими центрами, основная цель которых – это выявление сердечно-сосудистых заболеваний у пациентов. К подобным центрам относится и кардиоцентр «Клиника сердца», которая в своей работе применяет новейшие технологии и методики диагностирования, позволяющие получить более достоверную информацию. Именно от качества данных, полученных в результате диагностики сердца, и зависит эффективность дальнейшего лечения пациента. В «клинике сердца» для качественного обследования применяются: биохимический анализ крови, компьютерная томография сердца. узи сердца. По каждому из отделений кардиоцентра можно получить подробную информацию на сайте.
Отдельно стоит выделить именно компьютерную томографию. В «клинике сердца» установлен самый современный во всей Свердловской области аппарат. С его помощью можно получить наиболее точный диагноз, увидеть мельчайшие изменения в сосудах. Благодаря высокому качеству полученных результатов можно в итоге подобрать оптимальный курс лечения.
Hclinic.ru/ представлен полный список услуг, к которым относятся прием кардиолога, исследования на компьютерном томографе, узи, комплексное обследование, лабораторные исследования, реабилитационные программы для пациентов. Для приблизительного ознакомления данная информация важна, но прежде всего необходимо посетить врача для подбора подходящего вида обследования. Записаться на прием можно также через сайт кардиоцентра.
Главное помнить, что здоровье у человека одно! И о нем необходимо постоянно заботиться, периодически проверять.
Клиника и лечение легочного сердца у фтизиопульмонологических больных
А.К. Иванов, К.Г. Тярасова
Проблема легочного сердца (ЛС) у больных туберкулезом органов дыхания представляет большой интерес до настоящего времени, хотя еще в 1819 году R. Laennec выявил резкую гипертрофию и дилятацию правого желудочка у женщины, погибшей от туберкулеза и эмфиземы легких при явлениях выраженной дыхательной недостаточности. В последние годы возросла летальность от ЛС при туберкулезе органов дыхания, что связано с ростом распространенных и прогрессирующих форм туберкулеза в структуре болезненности, а также с увеличением числа больных с хроническим течением туберкулеза, развившимся по причине полирезистентности микобактериальных штаммов.
Представлениям о ЛС в наибольшей степени отвечает определение, предложенное В.П. Сильвестровым (1991), согласно которому "под ЛС следует понимать весь комплекс нарушений гемодинамики (в первую очередь вторичную легочную гипертензию), развивающийся вследствие заболеваний бронхолегочного аппарата и проявляющийся на конечном этапе необратимыми морфологическими изменениями правого желудочка сердца с развитием прогрессирующей недостаточности кровообращения".
В клинике используется классификация легочного сердца Б.Е. Вотчала (1964) (табл. 1). С позиции современных исследований в области патогенеза ЛС у больных туберкулезом органов дыхания необходимо отметить, что туберкулез легких с его своеобразием патогенетических механизмов развития, распространением по сосудистому руслу, бронхиальному дереву, лимфатическим сосудам и контактным путям может быть представлен в нескольких разделах этой классификации. Основой все же остается временная характеристика процесса, и туберкулез легких, как правило, приводит к хроническому ЛС, реже определяется подострое формирование ЛС при остротекущих специфических процессах (милиарный туберкулез, казеозная пневмония). Спонтанный пневмоторакс как осложнение легочного туберкулеза (ввиду быстрого развития во времени) может привести к развитию острого ЛС.
Главным механизмом в патогенезе ЛС является легочная гипертензия (ЛГ). Давление в малом круге кровообращения (МКК) считают увеличенным, если оно превышает нормальные величины (систолическое 30 мм рт.ст. диастолическое 8-9 мм рт.ст.).
Классификация легочной гипертензии при хронических неспецифических заболеваниях легких (ХНЗЛ) Н.Г. Палеева (1990) дополняет классификацию Б.Е. Вотчала и существенно помогает в ранней диагностике ЛС.
В I стадии легочной гипертензии (транзиторной) повышение легочного артериального давления возникает при физической нагрузке, обострении воспалительного процесса в легких или усилении бронхиальной обструкции.
II стадия (стабильная) характеризуется ЛГ в покое и вне обострения бронхолегочной патологии. Эти две стадии ЛГ соответствуют состоянию компенсации ЛС.
III стадия ЛГ характеризуется стойкой ЛГ, которая сопровождается недостаточностью кровообращения.
Клиника легочного сердца
Клиника ЛС складывается из симптомов, обусловленных туберкулезом органов дыхания, а также признаков легочной и сердечной недостаточности.
Компенсированное легочное сердце
Клиническая картина компенсированного легочного сердца включает признаки, которые присутствуют в стадии стабильной легочной гипертензии. Однако часть симптомов, как считают специалисты, может быть у больных уже в стадии транзиторной ЛГ. Основным диагностическим критерием является физическая нагрузка, толерантность к которой изменяется у больных уже с транзиторной ЛГ.
Одышка, которая появляется при значительном физическом усилии у больных с транзиторной ЛГ и при незначительной нагрузке в стадии стабильной ЛГ. Интенсивность одышки зависит от приема пищи, погодных условий, охлаждения и особенно от наличия кашля. Ощущение одышки обычно не пропорционально артериальной гипоксемии или гиперкапнии, уровню давления в легочной артерии. Размеренный физический труд с постепенным нарастанием нагрузки может не вызвать усиления одышки. В то же время любое напряжение, требующее быстрого увеличения объема вентиляции, сопровождается значительным нарастанием одышки. Многие больные, не предъявляя жалоб на одышку, бессознательно ограничивают физическую активность. В этих случаях необходим целенаправленный опрос пациента для выяснения переносимости нагрузки.
Предпочтение больным горизонтального положения тела. При этом диафрагма принимает большее участие во внутригрудной гемодинамике, чем облегчается процесс дыхания.
Боли в области сердца (легочная грудная жаба Katcha), не имеющие типичной клинической характеристики. Появляются боли преимущественно при физическом напряжении. Нитроглицерин в данном случае неэффективен, а помогает эуфиллин. Кроме того, больные ощущают также при физической нагрузке сердцебиение, "перебои" в сердце. Однако ЭКГ-признаков аритмии у них не обнаруживают. Данный симптомокомплекс со стороны сердца объясняется несколькими причинами: гипоксией миокарда, инфекционно-токсическим поражением миокарда, в ряде случаев это пульмонокардиальный рефлекс.
При объективном обследовании больного обнаруживается цианоз. Выраженность цианоза подчеркнута при физической нагрузке. В стадии компенсации цианоз насыщенный, темно-землистый, "теплый" (кисти теплые). Синюшность у больных ЛС обусловлена дыхательной недостаточностью и наступает при понижении насыщения крови кислородом, гипоксемии меньше 85%. Следует отметить, что в стадии стабильной ЛГ цианоз языка заметен, выражены так называемые "кроличьи (или лягушачьи) глаза эмфизематика" вследствие расширения и увеличения числа сосудов конъюнктивы.
Грудная клетка характеризуется изменениями, свойственными эмфиземе (увеличение надчревного угла, увеличение переднезаднего размера и др.). Надключичные ямки резко выбухают, а чаще западают из-за пневмосклеротических изменений и плевральных сращений. При перкуссии определяется коробочный перкуторный звук, аускультативно: ослабленное везикулярное дыхание, часто - сухие хрипы. Придается значение тихому "попискиванию" в малых бронхах, которые легче обнаруживаются после легкой физической нагрузки.
В стадии транзиторной ЛГ тоны сердца приглушены, особенно в положении "лежа". Усиление II тона над легочной артерией удается прослушать редко (из-за раздутых легких). Часто пальпаторно, редко на глаз можно отметить в эпигастральной области пульсацию правого желудочка, прощупываемую под мечевидным отростком влево и вверх.
В случаях плевроперикардиальных сращений, выраженной эмфиземы сердце "удаляется" от передней грудной стенки.
У некоторых больных и в покое имеется тенденция к некоторому учащению пульса - 78-84 удара в минуту.
В стадии стабильной ЛГ пульсация в подложечной области определяется визуально в большей части случаев. Акцент II тона надлегочной артерии наблюдается нечасто. И.Б. Лихциер (1976) описывает аускультативный феномен, встречающийся примерно у половины больных ЛС - усиление I тона, а часто и хлопающий I тон на месте выслушивания трехстворчатого клапана. Отдаление легочной артерии от грудной стенки обусловливается поворотом сердца по часовой стрелке при гипертрофии правого желудочка. Этим же можно объяснить и громкий I тон над трехстворчатым клапаном. У большинства больных в этой стадии отмечается тахикардия, достигающая в покое 84-90 ударов в минуту. Подчас на месте прослушивания легочной артерии можно установить мягкий, дующий диастолический шум - шум Grahamstill, который обусловливается диастолической регургитацией при относительной недостаточности клапанов легочной артерии.
Декомпенсированное легочное сердце
Это неспособность гипертрофированного правого желудочка поддерживать свой дебит на уровне, адекватном величине притока к нему венозной крови.
Декомпенсированное ЛС характеризуется несколькими клиническими вариантами течения:
1. Респираторный, при котором ведущими признаками являются одышка, удушье, цианоз, хрипы в легких, кашель.
2. Церебральный, когда в результате хронической гипоксии и гиперкапнии формируется повышенная проницаемость сосудов головного мозга, образуются небольшие околососудистые кровоизлияния, отек мозга и развивается энцефалопатия (С. Тодоров и С. Георгиев, 1972). Проявляется это повышенной возбудимостью, агрессивностью, эйфорией вплоть до психозов; а также наоборот - подавленностью, сонливостью, вялостью, апатией: головокружениями, упорными и интенсивными головными болями по утрам. В тяжелых случаях могут быть эпизоды с потерей сознания, судорогами. При выраженной декомпенсации ЛС отмечалось снижение интеллекта. Эти церебральные нарушения в такой степени и с такой же частотой не наблюдаются при сердечной декомпенсации другого генеза (не вследствие ЛС).
3. Ангинозный, протекающий по типу "легочной грудной жабы". Больных даже в покое беспокоят иногда выраженные и почти всегда длительные боли в области сердца без типичной иррадиации в левую руку, шею. Прогностически неблагоприятными считают гипертонические кризы в легочной артерии. При этом боли сочетаются с удушьем.
4. Абдоминальный вариант, проявляющийся мучительными болями в эпигастральной области, тошнотой, рвотой, вплоть до развития язвенной болезни. Эти нарушения связывают с гипоксией, которая снижает устойчивость слизистой желудка, в то время как гиперкапния способствует повышению секреции соляной кислоты.
5. Коллаптоидный, с периодами резкой бледности, слабости, чувства ужаса, похолодания конечностей, профузного холодного пота на лице, падения артериального давления, "нитевидного" пульса, выраженной тахикардии. Отмечено, что присоединение даже кратковременых коллаптоидных состояний к клинической картине ЛС - прогностически неблагоприятный признак.
Недостаточность кровообращения при декомпенсированном ЛС развивается преимущественно по правожелудочковому типу. Застойные явления определяются в большом круге кровообращения. Одним из ранних симптомов считают увеличение печени и ее болезненность при пальпации. Имеет значение положительный симптом Плеша - набухание шейных вен при надавливании ладонью на увеличенную печень. Набухание шейных вен лучше выявляется в период затянувшегося кашля, при этом нарастает цианоз лица.
Т.Я. Ильина с соавт. (1992) отметила, что в состоянии субкомпенсации ЛС в сомнительных случаях можно констатировать синюшность носо-губного треугольника, подбородка, ушей после наклона больного туберкулезом туловищем вниз. Кроме того, авторы наблюдали сочетание цианоза с телеангиэктазиями у больных с декомпенсированным ЛС.
Описано появление кожных и конъюнктивальных кровоизлияний за несколько дней до смерти у части больных с декомпенсированным ЛС.
Периферические отеки - важный показатель декомпенсации ЛС. Вначале они преходящи, появляются к концу дня или во время обострения бронхолегочного процесса, что свидетельствует о начальных стадиях декомпенсации ЛС. В дальнейшем отеки становятся постоянными, распространенными. Однако выраженный отечный синдром у больных туберкулезом легких, осложненным ЛС, почти не встречается. Как считают, развивается "сухая декомпенсация", что объясняется усиленным выведением почками ионов натрия вследствие гипоксемии и изменениями белковых фракций сыворотки крови.
Осмотр грудной клетки и легких у больных декомпенсированным ЛС обнаруживает изменения, соответствующие резко выраженной эмфиземе и пневмосклерозу различной степени. Однако грудная клетка не всегда эмфизематозна в силу выраженных плевральных сращений. Почти у всех больных кроме тихих сухих хрипов имеются мелкопузырчатые влажные хрипы. Они зависят, считал И.Б. Лихциер (1976), от бронхиолита, но в отдельных случаях при развитии тотальной недостаточности сердца нельзя полностью исключить роль некоторого застоя в легких. Частота дыхания до 30-40 в минуту в покое.
Сердце, несмотря на эмфизему легких, перкуторно определяется увеличенным в большинстве случаев, но не во всех. Установление "нормальных" границ сердца при эмфиземе уже говорит о его расширении. Все же в 20-25% случаев границы сердца перкуторно определить довольно трудно. Почти всегда видна пульсация правого желудочка в подложечной области, и при пальпации удается ощутить толчок стенки правого желудочка. Тоны сердца на верхушке приглушены, иногда I тон раздвоен, над трехстворчатым клапаном может быть хлопающий I тон. Акцент II тона на легочной артерии прослушивается чаще, чем при компенсированном ЛС. Может выслушиваться шум Grahamstill. Тахикардия очень постоянна, аритмии редки. Артериальное давление чаще понижено.
Лабораторные и инструментальные методы диагностики легочного сердца
Показатели гемограммы у больных компенсированным ЛС определяются основным заболеванием, то есть формой, фазой туберкулезного процесса в легких.
У больных декомпенсированным ЛС вследствие выраженной гипоксии возможен компенсаторный эритроцитоз и нормальные показатели СОЭ (даже при обострении легочного процесса) за счет повышения вязкости крови.
Электрокардиография
Количественными признаками гипертрофии правого желудочка (ПЖ) являются: отношение R/S в отведении VI >= 1,0; отношение R/S в отведении V6 <= 2,0; зубцы RV1 >= 7 мм и SV5-6 >= 7 мм, сумма зубцов RV1 + SV5-6 >= 10,5 мм (Н.Б. Журавлева, 1990). Выраженная правожелудочковая гипертрофия постепенно вызывает нарастание зубцов RV1-2 И SV5-6 и может приводить к появлению комплекса qRV1 и rSV6 ("R" - тип изменений).
При "S" - типе гипертрофии правого желудочка в отведениях от конечностей есть глубокие терминальные зубцы S в отведениях I, II, III и aVF, в то время как в отведении aVR терминальный зубец R значительно увеличивается и может стать главным зубцом желудочкового комплекса.
Лучевая диагностика
Эхокардиография. Наиболее информативными критериями по данным эхокардиографии (ЭхоКГ) следует считать увеличение толщины стенки ПЖ (более 3,5 мм), увеличение размеров его полости (N = 1,5-2,3 см), уменьшение фракции изгнания и ударного индекса.
Методом радионуклидной вентрикулографии определяют величину фракции выброса ПЖ. В ответ на нагрузку фракция выброса ПЖ снижается, причем степень ее снижения коррелирует с уровнем ЛГ.
В последнее время доказана возможность использования магнито-резонансной томографии в диагностике ЛГ. Кроме того, существуют и оправдывают себя расчетные методы определения давления в легочной артерии (по флебограмме, реограмме и т.д.) которые тоже основаны на методе L. Burstin.
Различают признаки гипертрофии правых отделов сердца и признаки легочной гипертензии. Правый желудочек при увеличении не изменяет тени сердца во фронтальной позиции, а уменьшает ретростернальное пространство, что определяется на боковой рентгенограмме. При значительном увеличении ПЖ становится краеобразующим по правому контуру. Тогда он оттесняет правое предсердие вверх и кзади, что визуализируется на боковой рентгенограмме по сужению ретрокардиального пространства. Ю.В. Кулачковский (1981) относит к критериям гипертрофии ПЖ увеличение конуса легочной артерии "псевдомитральное" сердце. Признаками ЛГ следует считать:
1) нарушение "постепенности" уменьшения просвета сосудов от центра к периферии - "ампутация" корней;
2) расширение ствола легочной артерии более 15 мм;
3) нарушение соотношения 1:1 (промежуточная артерия: промежуточный бронх).
Информативность рентгенологического метода может быть повышена расчетом индекса Мура. Это процентное отношение поперечника дуги легочной артерии к половине диаметра грудной клетки. Эти размеры определеяются по прямой рентгенограмме на уровне правого купола диафрагмы. У здоровых людей в возрасте 16-18 лет индекс равен 28; 19-21 год - 28,5; 22-50лет - 30.
Увеличение индекса свидетельствует о легочной гипертензии.
Исследование функции внешнего дыхания у больных легочным сердцем
Нарушения функции внешнего дыхания (ФВД) - это основа для формирования ЛС. Изменения показателей ФВД дают представления о тяжести ЛС. Наиболее информативными считаются следующие характеристики ФВД:
общая емкость легких (ОЕЛ); жизненная емкость легких (ЖЕЛ); остаточный объем легких (ООЛ); функциональная остаточная емкость (ФОЕ).
У больных туберкулезом легких наблюдаются рестриктивного типа изменения ФВД, развивающиеся вследствие пневмосклероза, плевральных сращений. Это приводит к уменьшению ЖЕЛ и ОЕЛ.
При ЛС в стадии компенсации: уменьшается ОЕЛ с существенным нарушением ее структуры, уменьшение ЖЕЛ и увеличение ООЛ отражает наличие парциальной дыхательной недостаточности.
В стадии декомпенсации: значительное уменьшение ЖЕЛ, увеличение ООЛ, признаки "тотальной" дыхательной недостаточности.
В.А. Яковлев и И.Г. Куренкова (1996) отметили, что в стадии компенсированного ЛС имели значение показатели бронхиальной проходимости, а при декомпенсации ЛС - показатели газового состава крови.
Лечение легочного сердца у больных туберкулезом органов дыхания
Лечебные мероприятия при ЛС у больных туберкулезом - это комплексная терапия, включающая ряд основных позиций:
1) лечение основной патологии (туберкулеза);
2) снижение артериального давления в МКК и улучшение гемодинамики в МКК;
3) улучшение функции бронхиального дерева;
4) влияние на реологические свойства крови;
5) профилактика гипоксической дистрофии миокарда.
I. Лечение основного заболевания
Лечение туберкулеза у больных ЛС - это адекватная процессу противотуберкулезная терапия.
Тем не менее ряд противотуберкулезных препаратов (групп ГИНК, стрептомицин, ПАСК) отрицательно влияют на измененную мышечную ткань сердца, а также (рифампицин, пиразинамид, тиоацетозон) создают дополнительный токсический фактор, усугубляющий имеющееся у больных туберкулезом напряжение в свертывающей системе крови, следовательно, адекватная химиотерапия должна быть разумной и с элементами щажения. Поэтому целесообразно использовать режим химиотерапии с дробным приемом препаратов, интермиттирующие схемы, при необходимости с небольшим понижением суточной дозы туберкулостатика.
II. Терапия, направленная на снижение давления в МКК
Чрезвычайно важное место в комплексе лечебных мероприятий при легочном сердце занимает терапия, направленная на снижение давления в МКК.
Применяют для этой цели лекарственные средства нескольких групп. Обязательно следует учитывать величину системного артериального давления у больного.
1. Вазодилататоры артериовенозного типа включают ганглиоблокаторы и блокаторы альфа-адренорецепторов.
Ганглиоблокаторы депонируют кровь в венозной части большого круга кровообращения. Их рекомендуется использовать при остром ЛС, резком повышении давления в МКК, при высоком или нормальном (но не пониженном) системном артериальном давлении. Предпочтителен внутривенный способ введения под контролем системного артериального давления:
а) Пентамин 0,5-1%-раствора внутримышечно 3 раза в день.
б) Ганглерон 1,0-2,0 1,5%-раствора 3 раза в день внутримышечно.
в) Бензогексоний 0,1 2-3 раза внутрь или 2,5%-раствор 0,5-1,0 подкожно, внутримышечно или ингаляционно.
Не исключены побочные эффекты при длительном применении ганглиоблокаторов: сухость во рту, атонические запоры, атония мочевого пузыря, тошнота, нарушение аккомодации.
Блокаторы альфа-адренорецепторов:
а) Фентоламин гидрохлорид 0,05 3-4 раза внутрь после еды.
б) Празозин, который назначается перорально, доза подбирается индивидуально, первая нe должна превышать 0,5 мг. Эффект препарата развивается через несколько недель.
Применение ганглиоблокаторов и блокаторов альфа-адренорецепторов предусматривает возможность ортостатического коллапса.
2. Вазодилататоры венозного типа -нитраты, сиднофарм (корватон).
Применение пролонгированных нитратов показано больным ЛС при туберкулезе, так как отмечен хороший эффект снижения давления в МКК, особенно при длительном их применении. Оправдано сочетанное использование нитратов и сердечных гликозидов у больных с декомпенсированным ЛС. Положительный сдвиг гемодинамических показателей (понижение давления в легочной артерии, уменьшение напряжения стенки и миокарда, уменьшение агрегации тромбоцитов) отмечен при приеме сиднофарма у больных легочным туберкулезом с ЛС. Кроме того, больные хорошо переносят препарат. Средняя суточная доза составляет 3 мг в три приема.
3. Вазодилататоры артериального типа, к которым относятся антагонисты кальция (верапамил, нифедипин). Артериодилататоры уменьшают "постнагрузку" сердца, которой для правого желудочка является сопротивление сосудов МКК. Экспериментально подтверждено, что препараты этой группы имеют легочный вазодилатирующий эффект. В то же время антагонисты кальция уменьшают агрегацию тромбоцитов, повышают устойчивость миокарда к гипоксии, оказывают малое противовоспалительное действие. Эти препараты предпочтительны для длительного приема при сочетании легочной и системной артериальной гипертонии.
4. Вазодилататоры других групп. При использовании препаратов раувольфии лучший эффект отмечен в сочетании их с эуфиллином, учитывая, что раувольфия может вызвать бронхоспазм.
Для снижения давления в МКК Т.Я. Ильина (1992) рекомендует применение спазмолитиков - 2%-раствор папаверина, или 2%-раствор но-шпы 2,0-4,0 мл внутривенно или внутримышечно, а также 1%-раствор никотиновой кислоты 1,0 мл 1-2 раза в день внутримышечно, или с 500 мг аскорбиновой кислоты на 250,0 мл - 5%-раствора глюкозы с 5-6 ЕД инсулина внутривенно.
5. Диуретические препараты. У больных ЛС с туберкулезом легких при хронической интоксикации и нарушениях свертывающей системы значительно изменены реологические свойства крови (ДВС 1 и 2 стадий). Поэтому назначение диуретиков становится возможным только при введении дополнительной жидкости или как симптоматическая терапия в предтерминальной ситуации. Диуретические препараты назначают при недостаточности кровообращения, осложняющей ЛС. При начальных проявлениях правожелудочковой недостаточности показано применение антагонистов альдостерона (альдоктон, спиронолактон, верошпирон) с их умеренным диуретическим эффектом, калийсберегающим действием. Ингибиторы карбоангидразы (диакарб, фонурит) наиболее эффективны в профилактике отеков, чем в лечении. Салуретики (гипотиазид, фуросемид, бринальдикс) применяются с большой осторожностью, чтобы не вызвать сгущение мокроты, нарушение мукоцилиарного клиренса, ухудшение легочной вентиляции вследствие дегидратации.
6. Ингибиторы синтеза ангиотензин-плеврального фермента (АПФ): каптоприл, эналаприл.
Результаты исследования влияния ингибиторов АПФ на легочную гемодинамику неоднозначны. Каптоприл не во всех случаях снижал давление в МКК, в то время как периферическое сопротивление и системное артериальное давление снижались. С другой стороны, гипотензивный эффект каптоприла в МКК наблюдается у больных с тяжелой гипоксемией или при сочетании с кислородотерапией.
Особое место в лечении ЛС занимают сердечные гликозиды. Вопрос о целесообразности их применения в терапии ЛС в настоящее время подвергается дискуссии. Диапазон суждений включает мнения от полного исключения сердечных гликозидов из терапии ЛС до обязательного включения их в комплекс лечебных мероприятий ЛС. Учитывая полученные многими авторами положительные результаты гликозидотерапии ЛС при туберкулезе, следует обсудить варианты возможного использования сердечных гликозидов.
Лечение декомпенсированного ЛС начинают с внутривенного введения сердечных гликозидов (коргликон 0,06% - 1,0 мл в сутки, строфантин 0,05% - 0,5 мл в сутки); в дальнейшем переходят на небольшие дозы таблетированных препаратов (изоланид, целанид) - 1-1/2 таблетки в сутки. Для динамического контроля выполняют ЭКГ, так как терапевтическая доза сердечных гликозидов у больных ЛС близка к токсической. Больные туберкулезом легких, осложненным ЛС, удовлетворительно переносят небольшие дозы гликозидов внутривенно, хороший эффект отмечен при использовании сердечных гликозидов в каплях (доза подбирается индивидуально).
Важное место влечении ЛС принадлежит оксигенотерапии, которая нормализует легочную и системную гемодинамику, восстанавливает чувствительность рецепторного аппарата клеток к лекарствам. При начальных проявлениях ЛС или в целях его профилактики используют увлажненную 40-60% смесь кислорода с воздухом с высокой скоростью его подачи (до 6-9 л/мин). При декомпенсации ЛС и выраженной дыхательной недостаточности больному подается кислород в концентрации 28-34% через катетер или маску со скоростью 1-4 л/мин.
При тяжелой клинической ситуации показана длительная (ночная) малопоточная оксигенация. Длительность процедуры по данным разных авторов 15-17 часов в сутки 1-2 л/мин с носовой маской или канюлей. У больных туберкулезом Т.Я. Ильина (1992) рекомендует 24-35% концентрации кислорода для длительной оксигенации. Больным неспецифической легочной патологией, осложненной ЛС с декомпенсацией, применяют более высокие концентрации кислорода. Во всех случаях кислород должен быть увлажнен. Категорически не рекомендуется больным с декомпенсированным ЛС вдыхание 100% кислорода, это может привести к угнетению дыхательного центра и развитию гиперкапнической комы.
Применение гипербарической оксигенации даст хорошие результаты у больных с компенсированным ЛС, отрицательные - при декомпенсированном ЛС. Вероятно, перспективными следует считать: плазмаферез, лимфоцитаферез, эритроцитаферез, гемосорбцию.
III. Улучшение функции бронхиального дерева
С целью улучшения функции бронхиального дерева применяются следующие группы лекарств: бронхолитики; препараты, восстанавливающие мукоцилиарный клиренс; гормональные препараты; антибиотики и сульфаниламиды.
Бронхолитики по механизму действия разделяют на три группы:
1. Адренолитики (сальбутамол, тербуталин, беротек, савентол), которые быстро купируют бронхоспазм, обладают профилактическим антиаллергическим действием, параллельно снижают давление в МКК. Удобная форма - ингаляторы с дозирующим устройством. Пролонгированный таблетированный препарат спиропент еще и стимулирует цилиарную функцию и хорошо переносится больными с нарушениями ритма и недостаточностью кровообращения. Побочные кардиотоксические эффекты чаще отмечены при использовании неселективных бета-стимуляторов (изадрин, алупент), поэтому у больных туберкулезом легких с ЛС их используют реже. При назначении бета2-стимуляторов (сальбутамол) в больших дозах может наблюдаться резистентность или обратный эффект.
2. Холинолитики (атровент, тровентол) практически лишены побочных действий атропина и поэтому очень эффективны у больных туберкулезом.
3. Метилксантины (группа теофиллина), механизм терапевтического действия которых заключается в блокаде аденозиновых рецепторов. Кроме бронходилятирующего эффекта, теофиллин снижает давление в МКК, улучшает мукоцилиарный клиренс. Наиболее эффективны при внутривенном введении. У больных туберкулезом с ЛС целесообразно применение пролонгированных метилксантинов (теолонг, эуфилонг, теопек, теодел и др.). Побочные эффекты метилксантинов могут быть в виде расстройства функции желудочно-кишечного тракта и эпилептиформных припадков. При сопутствующих заболеваниях почек, печени в пожилом возрасте дозу метилксантинов снижают вдвое.
В последне время разработаны комбинированные бронхолитические средства: эудур (теофиллин и тербуталин), беродуал (беротек+атровент).
Препараты, восстанавливающие мукоцилиарный клиренс.
Мукоцилиарный клиренс оказывает большое влияние на бронхиальную проходимость, вентиляцию легких и, в конечном счете, на гемодинамику легких у больных туберкулезом. Перспективными считают средства, улучшающие слизеобразование и стимулирующие образование сурфактанта (группа бромгексина). Высокая вязкость мокроты служит показанием для назначения муколитиков - йодида калия 3%; эфирных масел (лучше в ингаляциях). Эффективно применение щелочей в ингаляциях.
В случаях, когда необходимо уменьшить мучительный кашель, можно использовать ненаркотические противокашлевые - глаувент, либексин, тусупрекс. А.Г. Хоменко с соавт. (1991) применяли с хорошим результатом простогландин Е2 (простенон) для устранения нарушений бронхиальной проходимости у больных туберкулезом с сопутствующими ХНЗЛ.
Неспецифическая антибактериальная терапия у больных туберкулезом эффективна для уменьшения воспалительной реакции не только в легочной ткани, но и в бронхиальном дереве. Она применяется краткосрочными курсами с учетом лекарственной чувствительности флоры. Однако необходимо обращать внимание на возможность развития побочных действий самого антибиотика: дисбактериоза, нарушений иммунитета, аллергических реакций.
Для лечения неспецифического воспаления у больных ЛС применяют глюкокортикоиды. Как считает Т.Я. Ильина (1992), глюкокортикоиды у больных туберкулезом с ЛС способствуют рассасыванию воспаления в легочной ткани, слизистой трахео-бронхиального дерева, снимают бронхоспазм, вентиляционные нарушения, улучшают альвеолярную вентиляцию, уменьшают гипоксемию и давление в МКК. Определенным достоинством является их способность устранять рефрактерность к сердечным гликозидам и мочегонным средствам, обычно применяемым у больных ЛС. Рекомендуется сводить побочные эффекты глюкокортикоидов к минимуму путем использования коротких курсов и рациональных доз препарата. При ЛС и рефракторной недостаточности кровообращения целесообразно 15 мг преднизолона в сутки в течение 7 дней с быстрой (в течение 3-х дней) отменой препарата. Можно использовать преднизолон, начиная с 25-30 мг в сутки со снижением дозы на 5 мг через 3-4 дня. При декомпенсированном ЛС предпочтительны глюкокортикоиды с более выраженным диуретическим эффектом (дексаметазон, полькортолон). При бронхообструктивном синдроме лучше применять глюкокортикоиды в форме аэрозолей.
IV. Изменение реологических свойств крови
Данное заболевание характеризовано изменением частоты сердцебиения – ускоренностью, либо замедленностью. Большинство проявлений аритмии неопасно и имеет разовый характер. Однако в некоторых случаях симптоматика может угрожать жизни человека.
Воспалительные заболевания сердца
- Внутренняя поверхность оболочки сердца может быть воспалена, называется данное заболевание – эндокардит . Часто недугу сопутствуют воспалительные процессы клапанов и располагающихся рядом сосудов.
- При появлении в организме токсинов и инфекций может развиться воспаление в сердечной мышце – миокардит . Заболевание может быть самостоятельным, либо сущестсвовать на фоне других болезней.
- Перикардит характеризуется накапливанием жидкости в перикарде, что влечет нарушения функций работы сердечной мышцы. Сопутствующие болезни проявления – воспалительные процессы в висцеральном и париетальном листках перикарда.
Артериальные гипертензии и гипотензии
- – заболевание, при котором в организме постоянно присутствует повышенное артериальное давление. Возникает оно при затруднении тока крови из-за плохой проходимости в сосудах. От сердца требуется больше усилий для проталкивания крови, что в результате приводит к патологиям. Или еще называют заболевание, как – постоянно удерживающееся высокое давление. Часто распространенное заболевание сердца, не поддающееся лечению. Гипертензию можно только контролировать. Отсутствие лечение повышает риск развития массы болезней сердца.
- - снижение артериального давления более, чем на 20 % от исходного/обычных значений среднего артериального давления. Снижение давления может быть острым и хроническим.
Ишемические поражения
- Прекращение поставки крови к какому-либо из отделов сердца в течение 15 минут приводит к отмиранию участка этого жизненно важного органа. Инфаркт миокарда – результат данного происшествия и по совместительству, острая форма ишемической болезни сердца.
- Ишемическая болезнь сердца – кислородное голодание в коронарных артериях. Заболевание, проистекающее из запущенного атеросклероза и вызывающее риск возникновения инфаркта миокарда.
- Сочетание ишемической болезни сердца и атеросклероза, осложняющего ток крови, приводит к такому заболеванию как стенокардия . На стенках сосудов появляются характерные бляшки, провоцирующие плохой ток крови и болевые ощущения в сердце.
Поражение сосудов сердца
- Кардиосклероз – патология замещения сердечной ткани на рубцовую. В результате повышается нагрузка на миокард, что приводит к его увеличению и изменением остальных отделов сердца.
- Коронарные заболевание сердца – совокупность болезней, имеющих негативное влияние на проходимость крови в коронарных сосудах. Появляются такие заболевания из-за сосудов, на стенках которых образуются бляшки, состоящих из жира, соленых отложений и др.
- Атеросклероз , как правило, касается пожилых людей и характеризуется накопление бляшек на сосудах, приводящих к затрудненности тока крови, потере сосудами эластичности.
Патологические изменения
Клапанные пороки
- Сужение митрального клапана – митральный стеноз , приводящий к срастанию стенок отверстия в левом предсердном желудочке. Чаще всего данное заболевание развивается после перенесения ревматизма, реже – после сердечных болезней.
- Недостаточность митрального клапана – заболевание, при котором кровь, выбрасываемая левым желудочком, частично возвращается назад, усиливая давление и объем содержимого желудочка. Недуг приводит к застойным явлениям крови в сердце.
- Пролапс митрального клапана часто встречается у молодых людей, им страдают около 15% населения. Пролапс выражается в набухании створки митрального клапана. Заболевание является врожденным, либо наследственным.
- Среди приобретенных пороков сердца самым распространенным является аортальный стеноз . Каждый 10 человек пенсионного возраста подвержен данному заболеванию. Появляется в результате патологий створок в аортальном клапане.
- Недостаточность аортального клапана – потеря клапаном способности эффективно закрывать левый желудочек от обратного тока крови из аорты. Заболевание связано сложным диагностированием, так как в начале течения болезни нет боли и пациент поздно обращается в больницу с жалобами.
- Порок сердца – деформированное строение отделов сердца, появляющееся с течением жизни, либо с рождение. Приводит к неправильной работе всей кровеносной систем в целом и препятствует нормальной работе сердца в разных вариациях, в зависимости от характера и положения деформации.
 Гипотензией (гипотонией) называют значительное снижение кровяного (или артериального) давления.
Гипотензией (гипотонией) называют значительное снижение кровяного (или артериального) давления.
Такое состояние редко приводит к развитию каких-либо серьезных заболеваний, но из-за него человек может испытывать дискомфорт.
Каковы же причины гипотензии, и как с ней бороться?
Симптомы
Многие люди сталкивались с пониженным давлением. Такому состоянию есть название – гипотензия, при этом показатели А/Д снижены более чем на 20% от нормы (120/70).
 В жизни современного человека постоянно присутствуют факторы, негативно влияющие на состояние сердечно-сосудистой системы.
В жизни современного человека постоянно присутствуют факторы, негативно влияющие на состояние сердечно-сосудистой системы.
Недостаток движения, стрессы, вредные привычки, переедание – все это приводит к повышению артериального давления, а в хронической форме - к артериальной гипертензии (АГ) . Этот недуг вызывает заметное ухудшение самочувствия и снижение качества жизни, а впоследствии нередко становится причиной инфаркта или инсульта.
Поэтому важно распознать болезнь на самых ранних порах, когда процесс еще обратим. А еще лучше – стараться ее избежать.
 Болезнь, при которой у человека наблюдается повышенное давление
, в врачебных кругах называют гипертонией.
Болезнь, при которой у человека наблюдается повышенное давление
, в врачебных кругах называют гипертонией.
Артериальное давление устойчиво, начиная от 160/95.
Должно быть зафиксировано не меньше, чем три раза на протяжении 15 дней.
Болезнь опасная , так как если гипертония, этот недуг, зашел далеко, он может дать осложнения в виде фатального инфаркта, потери сознания и инсульта.

Одной из распространённых патологий сердца является нарушение проводимости миокарда. Также можно встретить эту патологию под наименованием «блокада сердца».
Это относительно частое явление, которое может быть вызвано целым спектром отклонение и заболеваний, потому его необходимо рассмотреть детальным образом.
Что это такое
Если говорить точнее, то нарушение проводимости миокарда – это не заболевание/патология, а целая группа заболеваний/патологий.

Гипертрофия левого предсердия - заболевание, при котором происходит утолщение левого желудочка сердца, из-за чего поверхность теряет эластичность.
Если уплотнение сердечной перегородки произошло неравномерно, дополнительно могут возникать еще и нарушения в работе аортального и митрального клапанов сердца.
Сегодня критерием гипертрофии является утолщение миокарда в 1,5 см и более. Это заболевания на сегодняшний день является основной причиной ранней смерти молодых спортсменов.

Чем опасна болезнь
Человек, страдающий аритмией, находится в группе риска по возникновению инсульта и инфаркта миокарда. Связано это с тем, что при аритмии сердце неправильно сокращается, в результате чего образуются тромбы.
С потоком крови эти сгустки разносятся по организму и там, где тромб застрянет, произойдет закупоривание и человек заболеет.

Патология сердечно-сосудистой системы по официальным данным ВОЗ уже много лет занимает лидирующие позиции, как основная причина смертности, и это объяснимо, ведь сложная многоступенчатая, но крайне хрупкая структура подвержена ряду внешних агрессивных факторов. Даже имея возможность обратиться к любому врачу, но не имея определенных знаний в этой специальности, для пациента может стать проблемой поиск специалистов или кардиологических центров в Москве и других городах РФ.
Варианты кардиологической помощи пациенту
Прежде, чем выбрать определенный центр, где оказываются кардиологические услуги, немаловажно решить, какая именно помощь требуется в вашей конкретной ситуации?
Может быть несколько вариантов кардиологических услуг.
Обращающийся в клинику - человек здоровый, не имеющий жалоб на работу сердечно-сосудистой системы . К примеру, необходима диспансеризация. В таком случае объем услуг будет следующим: электрокардиограмма с расшифровкой, консультация терапевта или кардиолога. Подобный спектр в состоянии обеспечить практически любой многопрофильный медицинский центр на платной основе или государственная поликлиника.
Обращающийся в клинику - человек с впервые возникшими симптомами (чувство перебоев в сердце, перепады давления и пульса, загрудинная боль). Данные состояния могут являться экстренными!
Боль за грудиной или в области сердца – серьезный повод обратиться к кардиологу
При возникновении подобной симптоматики нельзя откладывать визит к специалисту: при появлении загрудинной боли, нестандартного повышения/понижения артериального давления, аритмии - следует вызывать скорую медицинскую помощь, которая отвезет в ближайший кардиологический стационар. В стационаре будут выполнены следующие процедуры: электрокардиограмма с расшифровкой, анализ крови на специфические маркеры, которые повышаются при инфаркте, ЭХО-КГ (ультразвуковое исследование сердца), консультации специалистов.
При необходимости будут проведены лечебные процедуры и пациент даже может быть перенаправлен в другую (профильную) клинику для инструментальной диагностики и хирургического лечения (коронароангиография, процедура стентирования). Подобными манипуляциями занимаются далеко не все больницы в Москве, а только многопрофильные, имеющие кардиохирургические отделения и отделения, в которых проводят кардиоваскулярные процедуры. К таким многопрофильным госпиталям относится, например, ГКБ№15, в Вешняковском районе Москвы.

Качественная диагностика в кардиологии – основа эффективного лечения
Существуют и отдельные, исключительно кардиологические клиники, оказывающие весь спектр консультативной, миниинвазивной и кардиохирургической помощи. К подобным центрам относятся известные на всю Россию и мир - Научный Центр Сердечно-сосудистой хирургии имени академика А.Н. Бакулева (НЦССХ) («Дом сердца» на Рублевском шоссе и на территории ГКБ№1, станция метро Октябрьская кольцевой линии). Институт Бакулева, возглавляемый много лет выдающимся кардиохирургом (Л.А. Бокерия), представляет собой огромный комплекс, оказывающий кардиологическое лечение для взрослых и детей со всей страны. Не менее известен опытностью своих специалистов и сложностью проводимых процедур - Институт клинической кардиологии им. А.Л.Мясникова.
Обращающийся в клинику - человек, длительно страдающий заболеванием сердечно-сосудистой системы . В зависимости от конкретной нозологии, такому пациенту следует обращаться в клиники разного профиля. Таким образом, при длительно текущей артериальной гипертензии необходима госпитализация в стационар терапевтического профиля, где будет проводиться оптимальная схема лечения.
Терапевтические отделения есть в каждой государственной клинике Москвы. В случае же патологии сосудов миокарда, сосудов шеи, ишемической болезни с выраженным стенозом сосудов, когда очевидна необходимость оперативного лечения - оно проводится планово, после надлежащей подготовки. Та клиника (поликлиника, отделение), в котором пациент наблюдался ранее, готовит все необходимые документы для обращения в крупные кардиоцентры (НССХ им.А.Н.Бакулева, Институт им.А.Л.Мясникова, профильные отделения крупных ГКБ Москвы, частные клиники и многие другие).
Во многих из перечисленных центрах работает постоянная линия связи, по которой можно уточнить информацию по квотам на бесплатное лечение, порядку госпитализации, списку необходимых документов и исследований. Также имеется возможность обращения через интернет, по электронной почте для получения полной информационной поддержки пациента.

Выбирать врача нужно тщательно, так как от его профессионализма зависит здоровье пациента
Выбор специализированного лечения и медицинского центра
Таким образом, кардиологическая помощь в наши дни - это комплекс сложных, высокопрофессиональных манипуляций, требующих специализированного оборудования и грамотного персонала.
Несмотря на видимую сложность, получить квалифицированную и бесплатную помощь при необходимости не составляет большого труда, первым шагом в решении кардиологической проблемы всегда будет амбулаторное звено (поликлиника по месту жительства, частный центр с консультирующим кардиологом и терапевтом, поликлиническое отделение больницы).
Принимающий специалист сможет оценить текущее состояние сердечно-сосудистой системы и предложить дальнейшие варианты для медикаментозного, хирургического лечения и реабилитации. Именно работая в комплексе, амбулаторное и стационарное звенья оказания медицинской помощи позволяют максимально быстро направить пациента на нужные исследования и манипуляции.
